在线av 中文 邹望远西宾:重生儿和低体重重生儿的麻醉处分
发布日期:2025-03-22 18:16 点击次数:163
咱们齐知谈在线av 中文,赤子并非微缩的成东谈主,而重生儿和低体重儿由于发育阶段的额外性,在麻醉处分和处理上有更多的额外暖和点,也需要更多的真贵对待。虽说生命是草率的,但结局或预后的不同相同就由细节所控制。

第336讲:重生儿和低体重重生儿的麻醉处分(邹望远西宾)
一、 界说
重生儿:是指产后28天内的赤子,孕龄<37周诞生者为早产儿。孕龄23~27周诞生为极低胎龄重生儿。
低体重重生儿(low-birth-weight neonates,LBW):指诞生1小时内体重不及2500g的重生儿,无论孕周。
二、 低体重重生儿的特质
低体重重生儿生清爽剖额外
滋长发育不完竣锻真金不怕火,多样储备功能低下
团结症多,手术麻醉耐受性差
并发症发生率高
三、 重生儿和低体重重生儿麻醉相关的病理生理特质
1. 呼吸尴尬概述征
❖ 呼吸核心及呼吸系统未发育锻真金不怕火,呼吸功能常不富厚,容易发生呼吸暂停
❖肺泡名义活性物资少,肺泡名义张力增多
❖ 临床施展:低氧血症和高碳酸血症,可并发肺气肿、肺容量减少以及肺间质水肿
2. 支气管肺发育不良
❖ 剖解上:肺局部过度扩张或扩张不良
❖ 临床施展:抓续性呼吸艰苦,三凹征
❖ 机械通气如配置失当,可引起压力性或容量性肺毁伤以及氧中毒,导致肺部病变
3. 胎粪吸入性概述征
❖ 胎儿在宫内或诞生历程中吸入染有胎粪的羊水,发不悦谈阻碍、肺内炎症和一系列全身症状,严重者发展成呼吸阑珊和升天
❖ 施展为呼吸功能不全和窒息
❖当呼吸罢手开首15~30s时,常有心动过松驰紫绀
4. 抓续性肺高压
❖ 常见于腹黑发育卓越、呼吸尴尬概述征、胎粪吸入性概述征、膈疝和B型链球菌脓毒症等患儿
❖ 低体重重生儿诞生后肺血管阻力抓续性增高、肺动脉压开首体轮回动脉压,通过PDA能够ASD引起右向左分流
❖ 临床施展:严重低氧血症、心力阑珊等症状
5. 动脉导管未闭(PDA)
❖ 正常情况:左向右分流
❖ 肺动脉高压:右向左分流
❖ 临床施展:可无症状,严重时心力阑珊、严重低氧血症、发绀;肺动脉瓣听诊区通顺性机械样噪音
6. 坏死性小肠结肠炎
❖ 常见于诞生后有缺氧、窒息史的早产儿。肠粘膜因缺血缺氧毁伤不错导致肠管坏死、肠穿孔
❖ 临床施展:肠管扩张、血便、酸中毒和感染性休克等
7. 胃食管反流
❖ 重生儿反流误吸率高
❖ 重生儿食管剖解与功能发育不完善
❖ 呼吸和吞咽相互合作智力发育不完善
❖ 可致吸入性肺炎、气谈痉挛及呼吸尴尬等
8. 黄疸
❖ 诞生后胆红素生成、荟萃、排泄贫苦
❖ 黄疸时血清总胆红素常开首15mg/dl
❖ 一般在诞生后24h内出现,生感性黄疸可抓续3~4周消退
❖ 进行性加剧可导致病感性黄疸,严重者团结“核黄疸”
9. 低血糖症、低钙血症
❖ 会诊圭表:全血血糖<2.2mmol/L(40mg/dl);正常重生儿血糖应守护在3~6mmol/L
❖ 临床施展:赤子响应差、不吃、嗜睡、阵发性发绀、震颤等
❖ 会诊圭表:血钙总量<1.75~2mmol/L或游离血钙<0.9mmol/L
❖ 临床施展:昆玉抽搐、肌张力低、惊厥,以及易欢快、情谊不稳、幻觉等精神症状。严重可致窒息、心搏骤停
10. 脑室内出血
❖原因:发育不锻真金不怕火,早产,窒息性缺氧,维生素K阑珊,外伤和贫血考虑
❖ 临床施展:心动过缓、呼吸不章程、窒息、惊厥、行动肌张力低
11. 早产儿视网膜病
❖ 低体重重生儿未发育锻真金不怕火的视网膜血管对氧极为明锐
❖ 永劫刻、高浓度吸氧时(具体时限及氧浓度尚未有定论),产生视网膜重生血管及纤维组织增生所致
❖ 对体重<1600g或妊娠不及37周的早产儿,除非患儿有低氧血症(SpO2<95%),不然不宜用纯氧吸入
五、 麻醉前准备
1. 术前评估
1) 病史要点:Apgar评分、妊妇坐褥史和用药史、眷属史。可匡助判断是否有围产期窒息史
2) 身体查验,一般评估本色包括:①核心神经系统:执意、肌张力、目光、声息、反射和对痛苦刺激的响应等;②呼吸系统:鼻翼挑动、三凹征、呼吸动度、卓越的呼吸音;③轮回系统:皮肤神气、有无出血等
进一步评估:A(airway)B(breathing)C(circulation)D(disability神经功能)E(exposure全身泄露)
3) 实验室查验:血旧例、生化、凝血功能、心电图及胸片等,额外情况增多血气
2. 禁食 术前6h禁喂牛奶或配方奶;术前4h禁喂母乳;术前2h禁清饮
3. 术前给药 低体重重生儿凝血因子不及,不错肌注维生素K1 10mg
4. 术前准备
❖ 保温与加温:术前应准备保温措施,男女性爱如使用转运修复(温箱)、饱读风机、照耀加温、对皮肤消毒液进行加温、保抓手术室温度、所输液体和血成品也加温
❖ 备血:低体重重生儿体重低,体内血容量少,术前应充分评估术中可能的出血情况,事先备血
❖ 校正水电解质、酸碱均衡、贫血、感染
❖ 行消化谈手术患儿放手胃管,术前抽吸,减少反流误吸
六、 麻醉门径和装配:麻醉神色的遴选主要证据手术部位、时刻及患儿情况而定
1. 骶管麻醉: 单独使用 或 全麻+骶管遏止 不错得志上腹部手术的需要 ✔时机:全麻插管后,或粗放下侧卧位现实;优点:操作方便且风险低,术后苏醒收复快、术后镇痛。
局麻药物遴选:罗哌卡因或左旋布比卡因(1~2mg/kg),浓度:0.075%~0.15%。
穿刺时容易误穿硬膜,应当预防推药时先给予测验剂量1~2ml,回抽无血和脑脊液,再给剩余量。
2. 气管内插管全麻:条件尽可能一次到位
探花在线绝大无数重生儿手术麻醉,均应接受气管内插管全麻(热烈提议遴选泛泛气管导管)
吗啡有显着的呼吸遏制,较少用于重生儿麻醉,低体重重生儿更属禁忌
七氟烷可与氯胺酮、芬太尼复合独揽
1) 麻醉引导:

改良快速规章引导门径
自主呼吸下吸纯氧4~6分钟,重生儿如若不对作,可静脉给予咪达唑仑0.05~0.1mg/kg;
准备稳当型号的气管导管,查验气囊;
给予芬太尼0.2~0.3μg/kg,静脉推注丙泊酚或其他粗放药物,执意消亡后立即按压环状软骨打针罗库溴铵,不作念面罩下正压限制通气。
2) 气管插管
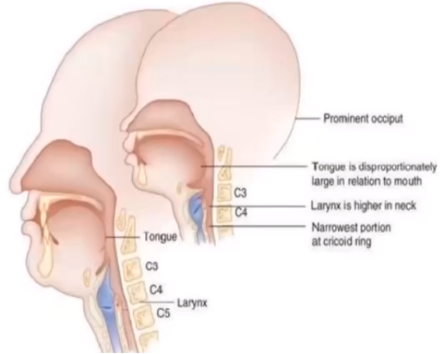
重生儿的喉头位置(C3~C4)较成东谈主(C5~C6)高且前倾,不易泄露声门
体位:取中间位或颈部轻度屈曲,较易泄露声门
重生儿的会厌较长较硬,呈U形,会厌在声门上方以45°向后吐出,喉镜泄露声门时会厌相同挡住视野,是以重生儿气管插管时用直喉镜片不错挑起会厌泄露声门
首选可视喉镜
插管相关事项:
剖解最局促处:声门下的环状软骨平面
气管导管:ID2.0~3.0号;准备2~3根高下型号备用
插管深度:(牙龈至气管中段),重生儿9~11cm,低体重儿7~9cm
插管后阐发:听诊双肺呼吸音,呼气末二氧化碳监测
转换体位再次听诊双肺,确保气管导管在正确位置
3) 麻醉守护
吸入麻醉或静吸复合麻醉;
低体重重生儿对吸入麻醉药的需要量比正常重生儿低,低体重重生儿的药物半衰期长、药物撤销率低;
使用氧气-空气夹杂吸入,不提倡纯氧吸入;
提议术中守护SpO2在93%~96%,PaO2在50~80mmHg相比稳当。
4) 术中通气
A. 无阻力半绽开式回路:气管内插管接改良“T”管装配,清新气流量为分钟通气量的2~3倍,可保留患儿的自主呼吸,也可进行手控或接济呼吸;不及之处:吸入麻醉药的花消和混浊、患儿呼吸谈水份和热量的丧失、未便于限制呼吸等。因此,常作为撤销气管导管时从限制呼吸过渡到自主呼吸时的通气装配。
B. 轮回式带活瓣回路:应预防:①提议遴选带套囊的泛泛气管导管;②一般遴选压力限制通气步地,调整通气压力、呼吸频率和氧浓度,严实监测呼气末二氧化碳分压,使其守护在35~40mmHg,幸免单元时刻内气谈压过高引起肺毁伤(肺气压伤),同期也可幸免容量限制步地时因机器的压缩容积过大而使灵验通气量不及。
七、 麻醉后处理
防护术后窒息:术后第1个24小时内进行监测,术后保留气管导管回重生儿监护室并进行呼吸机撑抓调治;
防护喉头水肿:拔管前30min静注地塞米松0.5mg/kg;
拔管指征:完竣清亮吸空气SpO2正常、自主呼吸频率和深度及呼末二氧化碳水平平均达到或接近正常,才探究侧卧位给以拔管。
八、 麻醉本事监测
围术期旧例监测应包括心肺听诊、血压(赤子低血压界说:重生儿收缩压<60mmHg;婴儿<70mmHg)、心电图、脉搏氧裕如度、呼气末二氧化碳浓度、体温、血糖和尿量,监护仪预调报警高下限。
重症患儿要监测中心静脉压和通顺有创动脉血压、血气等。
血糖监测:术前校正低血糖(低于2.2mmol/L):静脉输注葡萄糖200mg/kg后输注含糖浓度(2.5~5%)溶液6~8ml/(kg*h)。
术中输液:可加入2.5%葡萄糖溶液,4~15ml/(kg*h)泵注。
警惕高血糖症: 高于6.9~7.8mmol/l(125~140 mg/dl);危害:高渗景象可诱发脑室出血,引起渗入性利尿而导致脱水和低钠血症。
高血糖处理:当血糖>150mg/dl时,应退换泵速至4~8mg/(kg*min),幸免输注任何含葡萄糖的溶液;降速速率血糖仍升高时,静脉给予胰岛素0.05~0.2U/(kg*h),使血糖降至正常水平,并密切监测血糖水平。
酸中毒处理:宜用碳酸氢钠液迟缓校正。用量:mmol=[24 - HCO-实测]×体重(kg)×0.3,或mmol=BE×体重(kg)×0.3;电解质补充首选:乳酸林格液;代谢性碱中毒或低氯血症时宜用生理盐水。
九、 麻醉本事输液、输血
输液:多接受去甲守护液;低体重重生儿输液要用输液泵精准限制泵入液体,输液速率:10~20ml/(kg*h),尿量不低于0.5~1ml/(kg*h)。
输血:量出为入;丢失量<血容量10%,只需补充乳酸林格氏液(仅关于心血管功能正常者)丢失量>血容量10%或HCT<30% 补充全血或红细胞。
十、 麻醉后并发症偏激处理
1.术后呼吸暂停
低体重尤其是有窒息史的重生儿,术后发生呼吸暂停的危急增多。术后呼吸暂停可抓续15~20秒,伴心动过缓与氧裕如度镌汰,在术后2小时发生,但也可在术后12小时发生,术后应加强心肺功能的监测直至术后12~24h。
2. 低血压
重生儿心血管系统的发育不全、代偿智力差,主要靠增多心率来得志心输出量的条件。
吸入麻醉药缩小重生儿的压力感受器反射机制,并可抓续至手术后期,以至重生儿对失血的响应智力差。
因此守护血容量正常很热切,必须详情术后是否有无间丢失需要补充。
3. 代谢并发症
应激性高血糖症:常见于低体重重生儿的手术收复期。高血糖重生儿的升天率和颅内出血发生率比血糖正常者高。
低体温:可辗转导致代谢率和氧耗量增多而引起低氧血症、酸中毒和呼吸暂停。在低体温下,很多药物尤其肌松药和麻醉药的作用时刻将延伸。
4. 反流误吸
重在防护(提前抽吸胃管)重生儿在麻醉苏醒期发生反流误吸的几率并不低,尤其是某些腔镜和永劫刻的手术。
处理:给以充分地劝诱、吸氧、加用PEEP在线av 中文,糖皮质激素,必要时支气管灌洗
热点资讯
相关资讯
